Terapéutica para defectos del complejo mucogingival
El tratamiento de los defectos mucogingivales se basa en técnicas de cirugía mucogingival.
- Examen del complejo mucogingival:
 Tamaño de la goma de mascar:
Tamaño de la goma de mascar:
 Altura de encía libre, encía adherida y tejido queratinizado:
Altura de encía libre, encía adherida y tejido queratinizado:
Utilizando una sonda periodontal graduada se miden las siguientes distancias:
- Parte superior del margen gingival – parte inferior del surco (o bolsa) = altura de la encía libre = profundidad del surco o bolsa
- Parte superior del margen gingival-línea mucogingival = altura de la encía queratinizada
- Unión cumbre del margen gingival-esmalte-cemento = altura de recesión del tejido marginal.
La altura de la encía adherida es igual a la resta del valor de la profundidad del surco (o bolsa) de la altura del tejido queratinizado.
 Grosor de la encía :
Grosor de la encía :
Para Wilson y Maynard, una prueba para evaluar el espesor puede consistir en colocar una sonda periodontal coloreada en el surco; Su visibilidad a través de los tejidos hace que la encía parezca delgada. Es la técnica más sencilla y de fácil implementación en la práctica clínica actual.
 Evaluación del espacio biológico:
Evaluación del espacio biológico:
En la periferia de las preparaciones del manguito, el sondaje bajo anestesia local debe revelar una distancia igual o mayor a 2 mm entre el límite cervical y la parte superior de la cresta ósea. Un espacio de 2 mm significa que se ha respetado el espacio biológico pero que el límite cervical se sitúa en el fondo del surco. Para garantizar que el límite cervical intrasulcular permanezca al alcance de los medios de control de la placa bacteriana, es preferible proporcionar una distancia mayor.
 Frenos vestibulares:
Frenos vestibulares:
Este examen se realiza mediante una tracción vigorosa del labio. Los signos principales son la movilidad y la apertura del surco gingivodental durante la tracción labial.
La ubicación del frenillo labial superior corresponde a las cuatro situaciones anatómicas de la clasificación de Placek et al.
- Inserción mucosa: la inserción del frenillo labial superior pertenece a la mucosa alveolar y se localiza en el límite de la línea mucogingival.
- Inserción gingival: las inserciones inferiores del frenillo labial están incrustadas en la encía adherida.
- Inserción papilar: el frenillo superior se inserta en la encía papilar. En este caso, la movilización del labio (prueba de tracción) produce un desplazamiento de la encía marginal de los incisivos centrales.
- Inserción interdental: el frenillo labial superior se une a la parte superior del tabique gingival y se fusiona con la papila bunoidea. Esta situación anatómica está generalmente relacionada con la persistencia del diastema interincisal.
 El frenillo lingual:
El frenillo lingual:
Se le debe pedir al paciente que:
- Impulsar la lengua hacia la barbilla;
- Coloque la punta de la lengua en la parte superior del paladar.
Si estos dos movimientos son imposibles de realizar o de amplitud muy reducida, es probable que el frenillo lingual sea demasiado corto y demasiado apretado.
Será necesario luego evaluar su zona de inserción a nivel de la encía lingual retroincisiva mandibular. La inserción puede ser mucosa, a nivel de la línea mucogingival, a nivel de la encía adherida o de la encía libre creando una tracción del surco.
- Cirugía mucogingival:
La cirugía mucogingival es una cirugía plástica que tiene como objetivo corregir la morfología, posición y/o calidad del tejido gingival que bordea el diente; una de sus indicaciones es la recesión gingival.
- Diferentes técnicas de cirugía mucogingival:
- frenectomía/frenotomía:
La frenectomía es la extirpación completa de un frenillo y es diferente de la extirpación parcial llamada frenotomía .
 Objetivo :
Objetivo :
- Eliminar la tracción muscular transmitida a través de las fibras del frenillo hasta la encía marginal.
 Indicaciones:
Indicaciones:
- Frenillo hipertrófico asociado a diastema.
- Frenillo vestibular que limita las maniobras de higiene, traccionando la encía marginal o favoreciendo la aparición de recesiones. En este caso, a menudo observamos una altura muy baja de encía adherida.
- Cirugía mucogingival en zona con frenillo.
- Frenillo lingual corto que limita el rango de movimiento de la lengua, dificultando la fonación, la deglución o el desarrollo maxilar o mandibular.
Técnicas:
En el caso del frenillo vestibular secundario, suele ser suficiente una frenotomía simple. Se hace una incisión en el frenillo en su punta, se diseca en espesor parcial y luego se vuelve a suturar apicalmente. Si esto no es suficiente, se puede aplicar la técnica descrita para los frenos mediales. En el caso de un frenillo lingual corto, que limita la movilidad de la lengua, la frenotomía es la intervención de elección.
 Frenectomía vestibular :
Frenectomía vestibular :
- Anestesia mediante infiltraciones paraapicales vestibulares y luego recordatorios papilares y palatinos.
- Tire el labio hacia atrás para poder ver claramente todo el frenillo.
- Realizar una incisión de 1 mm a cada lado del frenillo, paralela a éste y a lo largo de toda la altura de la encía adherida. La hoja debe estar en contacto con el hueso.
- En caso de diastema interincisal, extender las incisiones hacia palatino de manera de abarcar la papila retroincisal de la misma manera que para el colgajo de acceso estético.
- Resecar el frenillo así delimitado con ayuda de una gubia. Luego se retiran todas las fibras subyacentes insertadas en el hueso y la sutura intermaxilar.
- Orientando la hoja en dirección apical, incida el frenillo horizontalmente a nivel de la línea de unión mucogingival. Diseccionar esto en espesor parcial en dirección apical.
- Suturar la herida mucosa libre con una serie de puntos en forma de O. Dejar la herida de la encía sin curar o hacer un punto protector en forma de X.
 Frenotomía lingual:
Frenotomía lingual: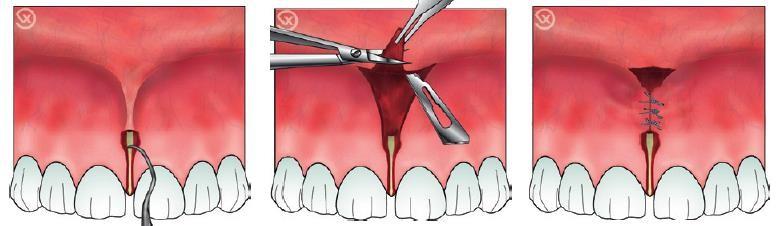
- La principal dificultad de esta técnica es el respeto de estructuras nobles como arterias, nervios y conductos de las glándulas salivales presentes a nivel del suelo lingual.
- Anestesia mediante infiltraciones a ambos lados del frenillo y en la base de la lengua.
- Mantenga la lengua firmemente en tracción reclinándola y visualice los ostia de los canales de Wharton para no dañarlos.
- Introducir el bisturí muy superficialmente y realizar incisiones horizontales desde la punta de la lengua hacia la base de la lengua hasta que recupere la movilidad fisiológica. Aparece una llaga en forma de diamante.
- Junte los bordes de la herida en forma de diamante y sutúrelos con puntos en forma de O.
- Haga que el paciente saque la lengua para comprobar que el frenillo esté correctamente liberado.
- Vestibuloplastia:
Definición :
Procedimiento quirúrgico para la extensión vestibular.
 Indicación:
Indicación:
Vestíbulo corto
 Objetivos :
Objetivos :
- Aumentar la profundidad vestibular para proporcionar espacio adecuado para aumentar el área de encía adherida.
- Transformar una mucosa alveolar móvil en una firmemente adherida al periostio subyacente.
 Técnicas:
Técnicas:
El protocolo quirúrgico se desarrolla en cuatro etapas:
- Asepsia: Desinfección del campo operatorio
- Anestesia local con vasoconstrictor
- Incisión: una incisión horizontal a lo largo de la línea mucogingival, la hoja debe descender hasta el contacto con el hueso.
- Se coloca una compresa de gasa en el borde de la incisión y ejerciendo presión contra la pared alveolar se desprende un colgajo de espesor parcial y se baja gradualmente hacia el fondo del vestíbulo.
- El periostio queda expuesto.
- Las inserciones musculares finas se cortan con una hoja de bisturí. – Enjuagar con suero fisiológico.
- Ventanas
- Una cureta, comenzando por un extremo, retira el periostio hasta el ancho de la cabeza de esta cureta (aproximadamente 2 mm).
- Buena hemostasia.
- Apósito quirúrgico.
4 3- los flaps desplazados:
Colgajo desplazado coronalmente:
- Objetivos
- Cubriendo una recesión.
- Cubrir una membrana después de un injerto óseo o una regeneración tisular guiada.
- Indicaciones
- Recesiones simples o múltiples de clase Miller 1.
- Presencia de un volumen suficiente de tejido queratinizado localizado apical a la recesión.
- Espesor del tejido queratinizado de al menos 0,8 mm.
- Técnico
- Tome medidas con la sonda periodontal previamente para evaluar la extensión del movimiento deseado.
- Anestesiar.
- Con la hoja 15, trazar las papilas futuras, espaciadas desde la parte superior de la papila inicial a la misma altura que la recesión a cubrir.
- Dibuje las incisiones de descarga en paralelo, buscando el contacto con el hueso.
- Una vez cruzada la línea de unión mucogingival, realizar incisiones oblicuas en la mucosa alveolar para aumentar la laxitud del colgajo durante su movimiento.
- Utilizando un pelador fino, comience la elevación del espesor total de una de las papilas recientemente rediseñadas.
- Continúe este desprendimiento mucoperióstico hasta la línea de unión mucogingival.
- Una vez alcanzada esta línea, incidir el periostio apicalmente y continuar la disección de espesor parcial en la mucosa alveolar.
- Libere todas las fibras de tracción apical utilizando la cuchilla 15.
- Verificar el reposicionamiento pasivo del flap en la posición deseada.
- Lije con cuidado el cemento expuesto.
- Desepiteliza las papilas iniciales utilizando una hoja del n.° 15.
- Comience las suturas con puntos en forma de O suspendidos por encima de los puntos de contacto del diente.
- Suturar las descargas paralelas con puntos en forma de O.
 Colgajo desplazado lateralmente:
Colgajo desplazado lateralmente:
- Objetivos
- Cubriendo una recesión.
- Acercar tejido queratinizado a un diente natural o a un implante.
- Indicaciones
- Recesiones simples clase Miller 1 o 2.
- Presencia de un volumen suficiente de tejido queratinizado del sitio donante adyacente, es decir, una altura de al menos 3 mm y un espesor de al menos 1,2 mm.
- Técnico
- Evalúe preliminarmente el patrón de deslizamiento con la sonda periodontal.
- Anestesiar.
- Retire con cuidado la raíz.
- Realizar las incisiones con la hoja 15 a nivel de la recesión.
- Incisión intrasulcular que continúa en bisel interno de forma angulada más allá de la línea de unión mucogingival y delimita así el borde proximal del colgajo.
- Incisión en bisel externo que comienza en la base de la papila contralateral y se une a la punta apical de la última incisión para crear una zona cruda de 2-3 mm de ancho. El triángulo así formado en la base de la recesión queda desepitelizado.
- Realizar las incisiones del colgajo:
- Incisión horizontal festoneada en la encía comenzando desde la base de la papila del diente con recesión y dejando al menos 2 mm de encía adherida alrededor de los dientes adyacentes. Esta incisión delimita un colgajo una vez y media más ancho que la recesión a cubrir;
- Incisión descargadora que se realiza hasta la línea de unión mucogingival y que continúa con una incisión oblicua en la mucosa alveolar convergiendo en la recesión.
- Eleve el colgajo comenzando con un socavamiento de espesor completo que comienza proximal a la recesión y se extiende a través de la mitad del colgajo.
- Incidir el periostio del colgajo y diseccionarlo en espesor parcial distal y apicalmente al defecto. De esta forma se liberan todas las fibras que sujetan el colgajo.
- Una vez eliminada toda la tensión residual, se mueve la solapa pasivamente sobre el área a cubrir.
- Suturar el colgajo comenzando en el ángulo mesial y luego las papilas. Luego se sutura la descarga mesial y finalmente se realizan puntos periósticos a nivel de la descarga distal.
4-4- Injerto gingival libre: Objetivos :
- Aumenta el volumen del tejido queratinizado.
- Detener la progresión de las recesiones debidas a la acción de bridas y frenos traumáticos y cubrirlas.
- Profundizar un vestíbulo.
- Promover la integración periodontal protésica e implantosoportada creando un área de encía queratinizada adherida capaz de resistir el trauma de la masticación y el cepillado.
- Permitir la creación de sitios de curación primarios durante maniobras de cirugía de tejidos blandos. El injerto se utiliza luego como apósito biológico.
- Eliminar tatuajes de encías.
 Indicaciones :
Indicaciones :
- Presencia de una o más recesiones de clase 1 o 2 de Miller inducidas por bridas y frenillos traumáticos.
- Presencia de baja altura de encía insertada en un sitio que requiere terapia implantaria o protésica.
- Sitio con pocas o ningunas implicaciones estéticas.
- Presencia de un sitio de muestreo con un volumen suficiente de tejido queratinizado.
 Técnica:
Técnica:
Preparación del sitio receptor:
- Movilizar manualmente la mejilla o el labio, lo que facilita la visualización de la LJMG y la disección.
- Anestesiar el sitio con infiltraciones paraapicales. La hinchazón observada entonces en la mucosa libre favorece la visualización de la LJMG.
- Realizar una incisión intrasulcular con una hoja de 15 en los dientes a tratar o paralela a la LJMG.
- Continuar la incisión horizontalmente, coronal a la línea de unión mucogingival, inclinando la hoja del bisturí para biselar los bordes del lecho receptor.
- Realizar dos incisiones descargadoras que se extiendan apicalmente hacia la mucosa.
- Comience la disección de espesor parcial en uno de los ángulos coronales del colgajo con una hoja de 15 mm.
- Continuar la disección apicalmente, teniendo cuidado de eliminar toda tensión fibrosa y muscular.
- Manipule manualmente los tejidos blandos que rodean el sitio para asegurarse de que no se produzca movilidad en el lecho de tejido conectivo preparado.
- Suturar la tira gingival adherida del colgajo, apicalmente al lecho receptor, utilizando puntos O periósticos. Están elaborados con hilo absorbible para evitar el traumatismo de su extracción.
- Mida con precisión las dimensiones del sitio utilizando una sonda periodontal y haga una plantilla con el cartón del empaque del hilo de sutura a la dimensión exacta del lecho receptor.
- Colocar una compresa empapada en suero fisiológico sobre el lecho receptor durante la fase de recolección. Esto ayuda a limitar la formación del coágulo.
- Comenzar las incisiones pasando la hoja horizontalmente a más de 2 mm de la encía libre, siguiendo los contornos del patrón. Esta incisión delimita la base del injerto.
- Terminar de delimitar el injerto siguiendo los bordes del patrón. La incisión se realiza profunda, perpendicular al hueso, sin buscar contacto con el hueso.
- Inserte la hoja paralela a la superficie del hueso y diseccione el injerto en espesor parcial, comenzando en el ángulo mesiocoronal. Asegúrese de obtener un grosor de al menos 1,5 mm.
- Sujete el injerto con pinzas de disección para curvarlo y permitir el control de la disección con la hoja de 15 mm.
- Una vez desprendido el injerto se coloca sobre una compresa empapada en suero fisiológico para examinarlo y retocarlo si es necesario.
- Inmediatamente después de la recolección, realice la primera fase de hemostasia comprimiendo el sitio con una compresa empapada en suero fisiológico. Una vez disminuido el sangrado, colocar una compresa de colágeno y luego insertar la placa palatina para comprimirla.
 Colocación del injerto:
Colocación del injerto:
- Verificar que el injerto esté perfectamente adaptado, asegurándose de colocar la superficie del tejido conectivo del injerto contra el lecho de tejido conectivo del sitio receptor.
- En uno de los ángulos coronales, realizar una primera pasada del hilo de sutura.
- Realizar la primera puntada de posicionamiento en O, en el ángulo en el que se pasó inicialmente el hilo. Este punto se realiza en una papila.
- Suturar el injerto con puntos papilares para estabilizarlo en la posición deseada.
- Realizar puntos periósticos verticales en su base y suspendidos alrededor de los dientes a tratar. El periostio al estar unido al hueso subyacente permite fijar los puntos. Estos puntos verticales pueden ser simples o continuos y tienen como finalidad colocar el injerto contra el lecho receptor.
- Por último, haz una puntada acolchada cruzada vertical, aplanando el injerto en todo su ancho.
- Compruebe la inmovilidad del injerto manipulando los tejidos blandos circundantes.
- Aplique compresión en el sitio durante al menos 5 minutos para limitar la formación de coágulos y promover la revascularización.
4-4- Injerto de tejido conectivo:
Objetivos
- Cubrir una o más recesiones de raíz.
- Engrosar el tejido de las encías junto a un pilar protésico natural.
 Indicaciones
Indicaciones
Recesiones de clase 1 de Miller.
 Técnico
Técnico
- Preparación del sitio receptor : se realiza como se describió previamente para el injerto epitelial-conectivo.
- Recolección : se realiza como para el injerto epitelioconectivo excepto que el injerto debe ser desepitelizado para dejar solo el tejido conectivo que luego será suturado al sitio receptor.
- Colocación del injerto:
- Coloque el injerto en el sitio de manera que la parte más gruesa cubra todas las recesiones. Comprueba que encaja perfectamente.
- Suturar el injerto por sus bordes mesial y distal al periostio subyacente para inmovilizarlo en el sitio receptor. Se utiliza entonces un hilo absorbible porque no se puede retirar.
- Verificar el reposicionamiento pasivo del colgajo de manera que cubra perfectamente el aporte de tejido conectivo.
- Realizar puntos colgantes en los puntos de contacto de cada papila .
- Suturar las secreciones con puntos en forma de O.
- Conclusión :
La técnica de cirugía mucogingival debe elegirse cuidadosamente según la indicación y la destreza del profesional.
- Referencias bibliográficas:
- Bouchard Philippe, Periodontología e Implantología Dental , Volumen 1, Lavoisier, 2015.
- Bercy, Tenenbaum, Periodontología desde el diagnóstico hasta la práctica, de boek, 2000.
- Vigouroux F: Guía práctica de cirugía periodontal. Edición Elsevier, Masson, 2011.
- Wolf HF, Rateitschak EM, Rateitschak KH. Periodontología. 3ª edición. París: Masson; 2005.
Terapéutica para defectos del complejo mucogingival
Las caries no tratadas pueden provocar abscesos dolorosos.
Las caries no tratadas pueden provocar abscesos dolorosos.
Las carillas dentales camuflan imperfecciones como manchas o espacios.
Los dientes desalineados pueden causar problemas digestivos.
Los implantes dentales restauran la función masticatoria y la estética de la sonrisa.
Los enjuagues bucales con flúor fortalecen el esmalte y previenen las caries.
Los dientes de leche cariados pueden afectar la salud de los dientes permanentes.
Un cepillo de dientes de cerdas suaves protege el esmalte y las encías sensibles.
